


近日,我院神经外科通过成功为张女士施行“介入+开颅”分站式杂交复合手术,切除侵袭性跨窦巨大富血供脑膜瘤。术后患者无神经功能障碍,恢复情况良好果。
罕见复杂的脑膜瘤
侵袭颅内
“当时,来到省立医院的时候,我已经频繁呕吐,视线都有点模糊了”张女士回忆起术前的情况。
入院后,神经外科魏德主任组织全科医生进行病例讨论,并进一步完善了术前影像学检查,初步诊断“双侧顶枕部跨中线脑膜”,该脑膜瘤累及上矢状窦、窦汇、横窦。
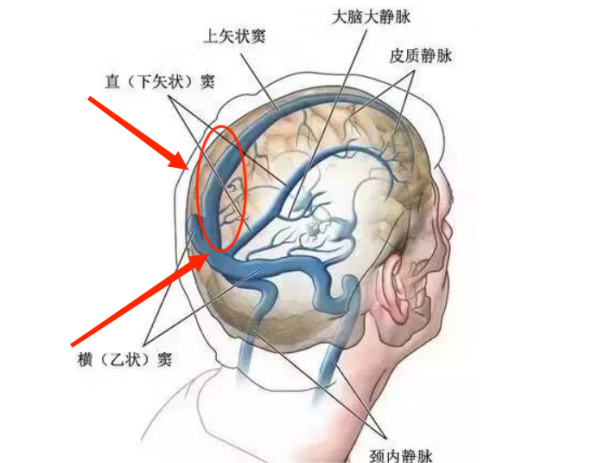
▲肿瘤生长示意图
(红色箭头标注肿瘤侵袭位置)
该肿瘤自身血供丰富,并且已经侵袭入颅内最重要的静脉窦内生长,给手术完整切除带来了巨大的挑战。据魏主任介绍这么复杂的肿瘤实属罕见,相关的报道并不多。
杂交复合手术
“双管齐下、疗效叠加”
魏德主任团队详细对家属进行了说明,提出了先行介入明确该肿瘤的血供情况、并栓塞肿瘤供血动脉,减少肿瘤血供的情况下,再行开颅肿瘤切除这一方案。并且由于该患者肿瘤广泛侵袭了颅内重要的静脉窦,也需要通过介入造影明确该患者异常的动静脉供血及引流情况。
第一步:介入“围堵”
通过全脑血管造影术,吴世忠副主任医师术中顺利找到肿瘤主要供血动脉大脑后动脉,并成功栓塞,阻断肿瘤大部分的供血。
第二步:开颅“拆弹”
栓塞手术后第二天在麻醉科全力配合下,由魏德主任医师主刀、郑诗豪副主任医师、蔡振俊住院医师配合下进行开颅手术,术中魏德主任医师与郑诗豪副主任医师默契配合,成功安全地肿瘤与正常脑组织分离,并且完成了侵袭横窦及窦汇的肿瘤切除这一高难度操作。
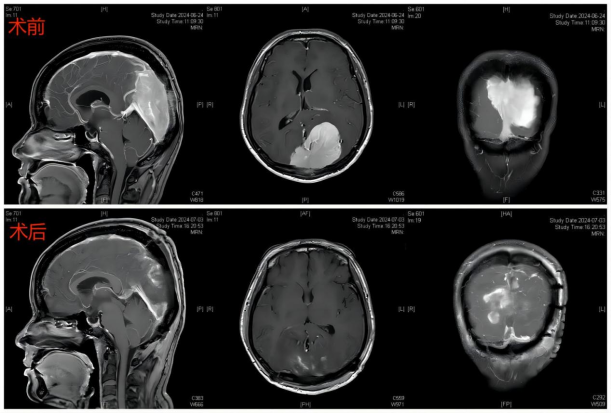
▲术前术后磁共振对比
(完整切除肿瘤)
术后复查磁共振提示患者颅内肿瘤全切。术后不到1周,患者即恢复至术前状态,并未有任何神经功能障碍,术后10天,患者带着感激与开心的心情顺利出院。
我院神经外科是集介入技术与开颅技术于一体的科室,能够为病人制定最个性化的方法,“双管齐下、疗效叠加”,最有效地为病人“清除”病患,最大限度地确保病人的健康。这一病例的成功处理,也体现了我院神经外科显微手术水平及微创理念。
一审:王华炜
二审:许陈玉
三审:宁宇


