

妊娠合并重度肺动脉高压
堪称“产科禁区”
孕产妇死亡率曾高达56%
上周末,我院上演了一场惊心动魄的生命救援:在多学科专家团队会诊及精密协作下,一名合并先天性心脏病、重度肺动脉高压的高危产妇小丽(化名)成功分娩一女婴,母女平安。
此次救治也创下福建省首例在ECMO(体外膜肺氧合)辅助下为重度肺动脉高压产妇剖宫产手术的记录,为福建省内救治同类极端危重孕产妇积累了宝贵经验。
医生郑重提醒
肺动脉高压
尤其是重度肺动脉高压
是妊娠绝对禁忌症
患者切勿冒险怀孕
破水后惊现“产科禁区”
命悬一线
今年27岁的小丽(化名)自幼体弱,怀孕后更是感觉全身无力,走几步便喘得厉害,她一直以为这是“怀孕的正常反应”,便也没放在心上。上周末突发破水,将她推向危急关头。在外院准备紧急剖宫产时,麻醉医生发现其血氧饱和度低至50%,随后紧急进行进一步检查,发现她患有房间隔缺损和重度肺动脉高压,且已经进展为艾森曼格综合征。
“随时有心衰猝死风险!”
检查结果显示,小丽的心脏房间隔上有一个直径约3厘米的缺口,肺动脉压力高达96mmHg,是正常孕妇的3-4倍。意识到病情的极端凶险,外院医生第一时间向省立医院发出紧急转诊请求。
ECMO护航
多学科打响“生命保卫战”
时间就是生命!
接到求助,我院应急体系迅速启动。短短15分钟,产科、心血管内科、心脏大血管外科、心血管麻醉科、心血管重症医学科、新生儿重症监护病房(NICU)、麻醉一科、第二手术室等8大核心学科专家火速集结。
妊娠合并重度肺动脉高压,死亡率极高。面对这场硬仗,专家团队迅速召开多学科会诊,研判三重“生死关”:
1 宫内长期缺氧胎儿随时窒息;
2 麻醉可能瞬间打破心脏脆弱平衡,可能出现心跳停止;
3 术中极可能大出血。
心脏大血管外科负责人,副院长吴锡阶教授果断决策:“ECMO保持运转,守住最后生命防线!”
生死时速,各学科精密协作:
心血管重症医学科
为其建立ECMO回路替代心肺功能;
心血管麻醉科
精准调控药物,避免诱发肺动脉高压危象;
产科
在手术室的高效配合下,以最快速度进行手术,用时不到5分钟便剖出胎儿,出血量仅300毫升(远低于剖宫产产后出血1000毫升的警戒线);
NICU
在婴儿娩出后第一时间进行专业评估与支持,为同样面临风险的新生生命提供即时保障。
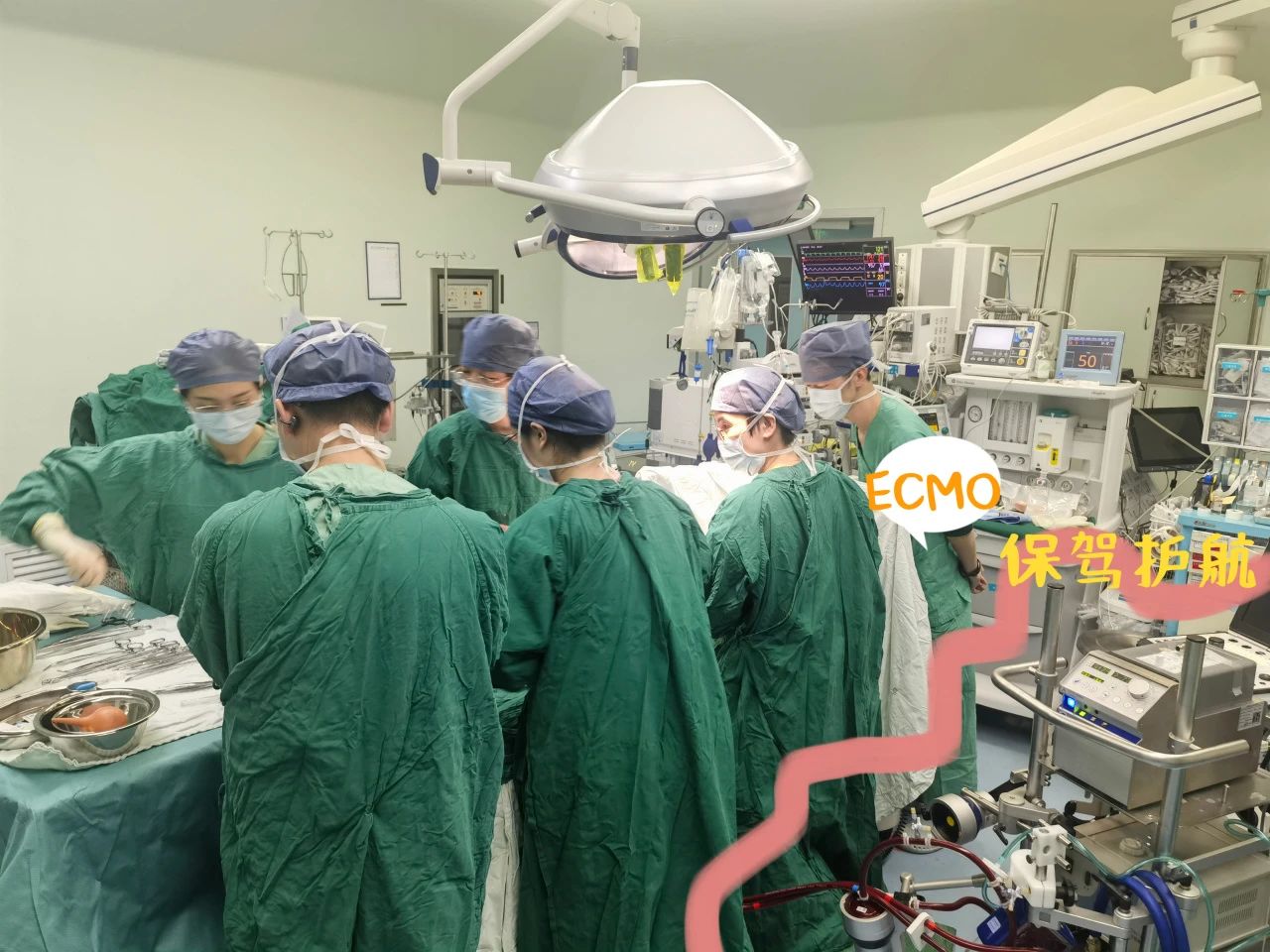
当手术室响起新生儿响亮的啼哭,所有医护人员紧绷的神经才稍得舒缓。术后当晚,ECMO成功撤离。目前,小丽母女恢复良好。
“应对这样的急危重症,考验的是医院的快速响应和多学科救治硬实力!” 产科黄瑜主任医师表示,作为大型综合医院的产科,我院始终致力于提升高危孕产妇综合救治能力与应急响应效率。
这场由多学科无缝协作完成的生命接力,不仅成功挽救了母婴生命,更创下了福建省ECMO辅助下成功实施剖宫产手术的首例纪录。
中重度肺动脉高压患者
应严格避孕
肺动脉高压是一种由多种原因引起的肺血管结构或功能改变,引起肺血管阻力和肺动脉压力升高的临床和病理生理综合征。若得不到及时治疗,可能引起右心力衰竭甚至死亡。
“育龄期女性是特发性肺动脉高压的高发人群,先天性心脏病也是肺动脉高压的一个原因,建议育龄妇女在计划妊娠前,有条件的做个心脏彩超。对于高危女性,我们强烈建议严格避孕,因为妊娠会使血容量增加30-50%,显著加重心脏负担,导致病情急剧恶化甚至死亡。”产科陈宇清主任提醒,确诊为中重度肺动脉高压的孕妇应在早孕期终止妊娠,选择继续妊娠的患者应在有良好心脏专科的三级甲等综合医院,或综合实力强的心脏监护中心进行风险分层评估和多学科个体化管理,对改善母儿结局至关重要。
来源:海峡都市报
一审:陈钰涛 王华炜
二审:许陈玉
三审:宁宇




